A dermatite atópica, também conhecida como eczema atópico, é uma doença de pele crônica, inflamatória e recorrente que afeta milhões de pessoas em todo o mundo.
Aparece já na infância, e tende a melhorar com na idade adulta, mas pode persistir ou se manifestar pela primeira vez no adulto ou idoso.
O fator principal é a coceira, que desencadeia as lesões características.
A pele seca também está sempre presente.
Sua causa exata é multifatorial, envolvendo predisposição genética, disfunções na barreira cutânea, sistema imunológico hiper-reativo e fatores ambientais.
Quem Cuida da Dermatite Atópica?
O médico que trata a dermatite atópica é o Dermatologista.
Quem é a Dra Ana Pia?
- A Dra Ana Pia é dermatologista, especialista em problemas de pele.
- Oferece atendimento completo integrando os problemas de pele na saúde geral
- Sua cosulta é bem completa, procurando ouvir e compreender todas as queixas
- Utiliza tratamentos individualizados e sempre adequados às necssidades e também às possibilidades de cada paciente
- Tem mais de 30 anos de experiência em Dermatologia no consultório.
- Trabalha no ensino de Dermatologia na UFRJ

No seu currículo A Dra Ana Pia tem:
- 30 anos de experiencia no consultório.
- 3 anos de residência em Dermatologia
- Mestrado em Dermatologia pela UFRJ.
- 30 anos de Dermatologista na Universidade Federal do Rio de Janeiro, trabalhando com ensino no internato com a formação de novos médicos e residentes.
- Trabalhou como Dermatologista do Serviço Médico da VARIG por 10 anos.
- Sócia efetiva da Sociedade Brasileira de Dermatologia
E o que pensam os pacientes?

O que é dermatite atópica?
É uma condição crônica que provoca inflamação na pele.
Está dentro do conjunto de Estados Atópicos, junto com outras condições como asma, rinite alérgica, conjuntivite alérgica e sinusite cronica.
Essa dermatose evolui por ciclos ciclos de piora e melhora podendo causar grande impacto na qualidade de vida.
Geralmente inicia na infância, a partir dos seis meses de vida, mas também pode surgir em adolescentes e adultos.
O controle da doença com tratamento adequado e cuidados constantes com a pele, devolvem a qualidade de vida aos pacientes com dermatite atópica.
Causas da dermatite atópica
A origem da dermatite atópica é complexa e multifatorial. Os principais fatores envolvidos incluem:
1. Fatores genéticos
Indivíduos com histórico familiar de dermatite atópica, asma ou rinite alérgica têm maior predisposição à doença.
A presença de mutações em alguns genes pode estar associada a formas mais graves da doença, pela alteração da barreira cutânea
2. Alterações da barreira cutânea
A pele de pessoas com dermatite atópica é naturalmente mais seca e sensível. Com isso, a barreira protetora da pele fica comprometida, permitindo a perda de água e facilitando a entrada de alérgenos e micro-organismos.
3. Disfunção imunológica
A resposta imunológica dos pacientes com dermatite atópica é alterada, com produção aumentada de anticorpos IgE, levando a uma reação inflamatória exacerbada.
Essa resposta imunológica alterada, associada às alterações da barreira cutânea, tornam os portadores de dermatite atópica mais sensiveis a infecções de pele bacterianas, fungicas e virais.
Por outro lado as infecções aumentam o prurido e pioram os sintomas da dermatite atópica.
4. Fatores ambientais
São fatores que podem desencadear e piorar as crises de Dermatite Atópica:
- Poluição
- Clima Seco e frio
- Lavagens excessivas da pele
- Produtos de higiene e limpeza de roupas abrasivos
- Poeira Doméstica (rica em ácaros)
- Umidade (fungos do ar)
Embora alguns estudiosos encontrem ligação entre alérgenos alimentares e dermatite atópica, temos que ter em mente que essa nõ é a principal causa e dietas restritivas são custosas para o paciente e rendem pouca ou nenhuma melhora do quadro se as demais medidas de controle não forem adotadas.
5. Estresse emocional
Situações de estresse podem desencadear uma crise ou piorar os sintomas da dermatite atópica, embora o estresse não seja uma causa direta da doença.
Sintomas
Os sintomas da dermatite atópica variam conforme a idade e a gravidade do quadro. Os principais incluem:
- Coceira intensa: é o sintoma mais marcante e muitas vezes piora à noite.
- Pele seca (xerodermia): a pele se apresenta áspera e escamosa.
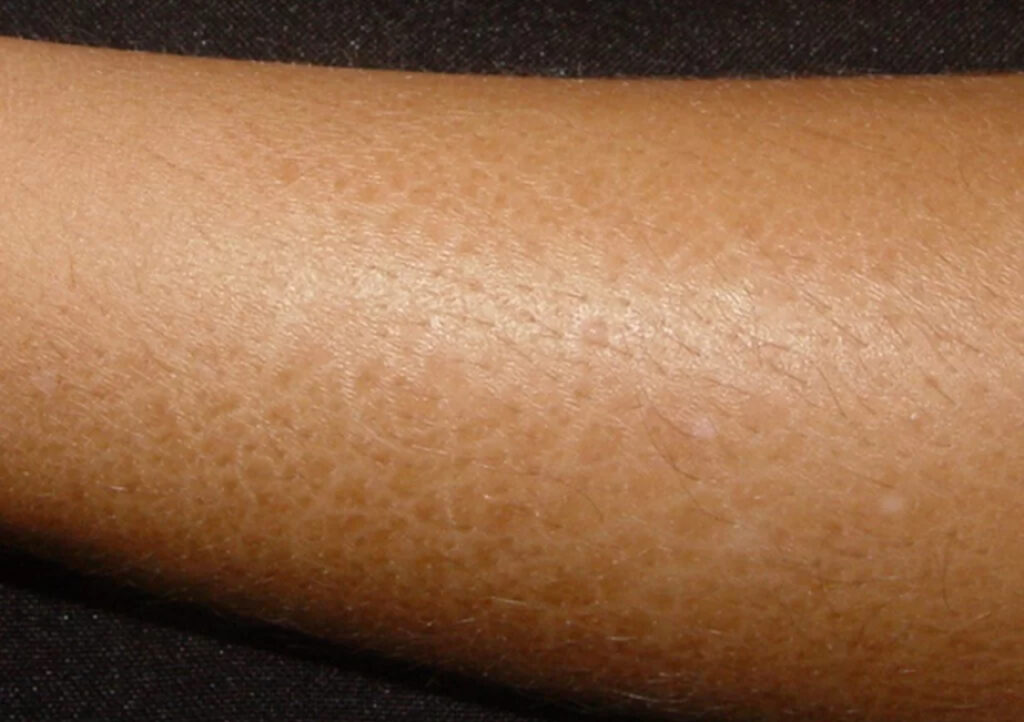
- Escoriações: causadas pelo ato de coçar.
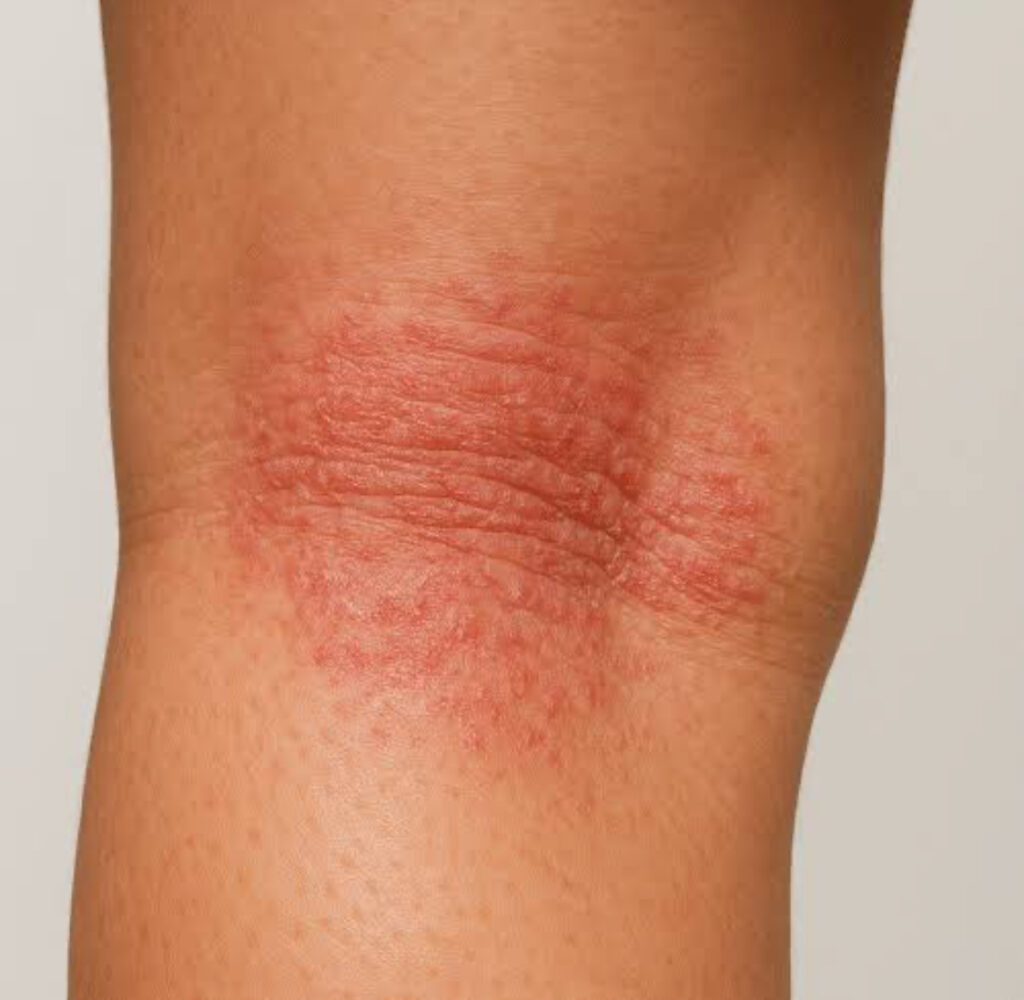
- Liquenificação: é a lesão mais característica. Ocorre espessamento da pele com as linhas da pele mais evidentes. Surge pelo ato de coçar.
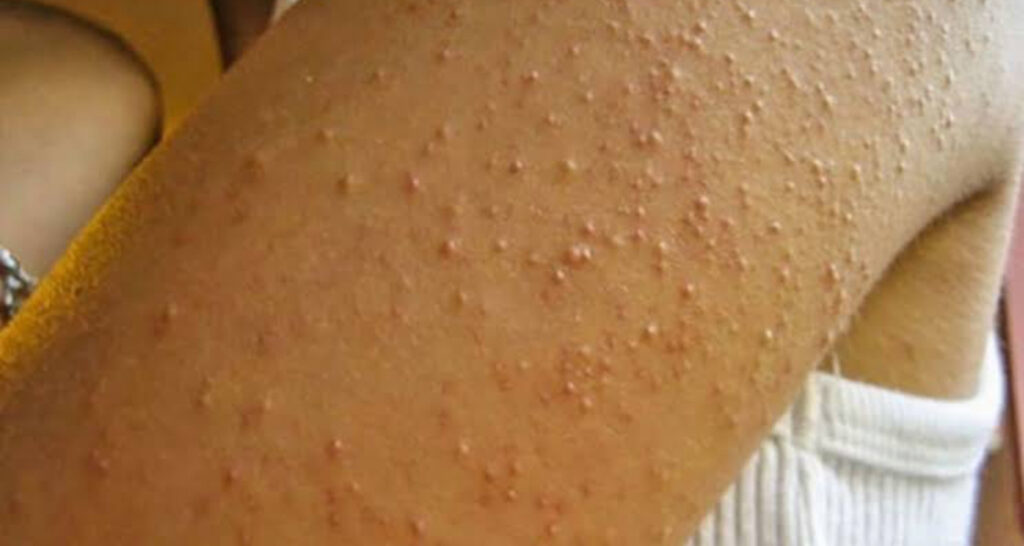
- Ceratose pilar: São pequenas papulas que surgem nas áreas mais secas e dão um aspecto de pele arrepiada.
Cicatrizes Hipocrômicas: As cicatrizes recentes na pele do atópico são brancas. Após algum tempo voltam a cor normal
Pitiríase alba: Manchas brancas mal definidas podem surgir nos braços, coxas e dorso, geralmente associadas à ceratose pilar
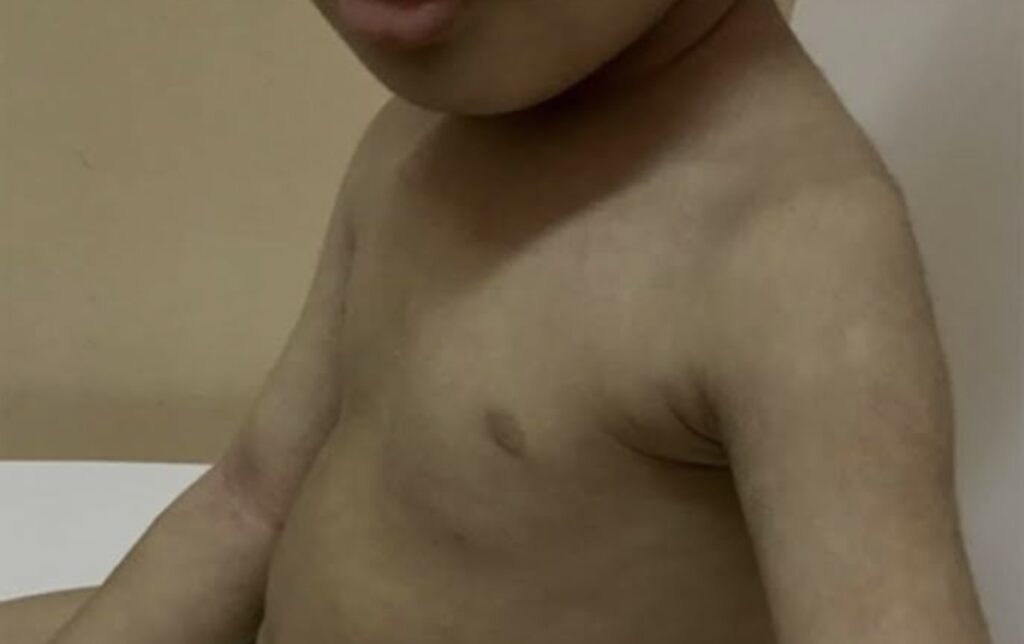
Olheiras: O atópico tende a ter escurecimento em torno dos olhos. Parece estar associado à congestão nasal e nas mucosas das vias aéreas.
Distribuição típica:
– nos lactentes, as lesões são mais comuns nas bochechas, na região em torno da boca, e nas áreas das fraldas;
– em crianças maiores as lesões se localizam nas dobras dos braçose das pernas.
– nos adultos: além das dobras (antecubital, poplítea), a face (em torno dos olhos e da boca), o pescoço, as mãos e pés e as mamas são mais acometidas.
Nas fases agudas, geralmente associadas à infecção surgem vermelhidão, descamação exudação (feridas úmidas) e formação de crostas mais espessas pelo ressecamento da exudação.
Diagnóstico
O diagnóstico da dermatite atópica é clínico, baseado na história do paciente e no exame físico. Não há um exame laboratorial específico que confirme a doença.
Critérios frequentemente usados no diagnóstico incluem:
- Prurido (coceira)
- História pessoal ou familiar de atopia – asma, rinite, sinusite e dermatite atópica
- Distribuição e aparência típica das lesões
- A presença de estigmas atópicos (olheiras, pele seca, ceratose pilar, pitiríase alba)
Exames complementares como dosagem de IgE total e específica, teste de alergia cutânea (prick test) podem auxiliar o diagnóstico embora não sejam decisivos.
A biópsia de pele mostra uma dermatite crônica, que pode ser confundida com uma psoríase ou outras dermatites. Portanto também não é conclusiva.
Tratamento
O tratamento da dermatite atópica visa aliviar os sintomas, principalmente a coceira, que é o evento inicial e que provoca todas as demais lesões.
Reduzir a intensidade e duração das crises melhora muito a a qualidade de vida. Isso envolve cuidados diários com a pele, uso de medicamentos e controle dos fatores desencadeantes.
1. Hidratação da pele
É a base do tratamento. Deve ser feita diariamente, com emolientes e hidratantes específicos, livres de fragrâncias e substâncias irritantes. A hidratação deve ser feita logo após o banho, com a pele ainda úmida, para aumentar a retenção de água.
2. Banho adequado
Sugerimos apenas um banho diário. Com excessão dos dias de calor muito intenso.
O banho deve ser rápido. A água pode ser aquecida, porém nada de agua escaldante!
A lavagem com sabonete deve ser feita nas áreas de maior sudorese e oleosidade. Assim recomendamos lavar a face, e as dobras, evitando o uso de sabonete nas áreas de extensão de braços e pernas , no abdome e região lombar.
Evitar ainda o uso excessivo de buchas ou esponjas.
Após o banho, a pele deve ser seca suavemente com toalha macia.
3. Corticosteroides tópicos
São usados para controlar a inflamação durante as crises.
O tipo e a potência do corticoide dependem da área afetada e da idade do paciente.
O corticóide deve ser usado por apenas alguns dias. O Objetivo é reduzir a inflamação.
O uso contínuo de corticosteróides na pele pode acarretar algumas alterações como estrias, vasos e afinamento da pele. Além disso, o uso contínuo leva à tolerância, com diminuição da potencia anti-inflamatória.
4. Inibidores de calcineurina (tacrolimo, pimecrolimo)
São alternativas aos corticosteróides, sobretudo parao tratamento contínuo.
São também indicados para áreas sensíveis como rosto, pescoço e dobras. Não causam atrofia da pele, mas podem provocar ardência no início do uso.
5. Antibióticos
Podem ser necessários em casos de infecção das lesões (impetiginização), que levam ãpiora do prurido e agudização da dermatite.
6. Antihistamínicos
São a “pedra fundamental” no tratamento da dermatite atópica. Controlam a coceira. Os sedativos auxiliam no sono em casos de prurido noturno, sobretudo em crianças e pessoas de idade.
Durante o dia podem ser usados anti histamínicos não sedativos.
7. Estabilizadores da membrana de mastócitos
Estas medicações podem auxiliar naqueles casos de coceira intensa e constante que respondem mal aos anti histamínios comuns.
São usados nos períodos de prurido intenso, junto com os antihistamínicos comuns. O efeito começa após algumas semanas de uso.
O principal efeito colateral é o aumento do apetite, que pode levar ao ganho de peso
8. Imunossupressores sistêmicos
Indicados para casos graves, com lesões em todo o corpo, e resistentes ao tratamento.
Medicamentos como ciclosporina, metotrexato, azatioprina e micofenolato mofetil podem ser usados sob rigoroso acompanhamento médico.
Os pacientes em uso de imunossupressores precisam de acompanhamento próximo pelo dermatologista e exames de sangue frequentes com controle de hemograma, provas de função hepática e renal.
9. Terapias Imunobiológicas
Recentemente, medicamentos imunobiológicos como o dupilumabe (anticorpo monoclonal anti-IL-4Rα) têm se mostrado eficazes no tratamento da dermatite atópica moderada a grave.
Representam uma nova era de tratamentos mais direcionados.
Tem inúmeros efeitos colaterais a medio prazo.
Precisam de seguimento próximo pelo dermatologista com avaliação de exames de sangue frequentes.
Tem custo elevadíssimo.
Podem ser custeados pelo SUS, ou ainda pelos planos de saúde, mas a aprovação para o uso segue critérios rigorosos.
Somente casos graves, disseminados e não responsivos a outras terapias são aprovados.
Cuidados com a pele do Atópico
A dermatite atópica não é curável, mas o controle dá uma condição de vida normal ao portador dessa doença.
Além do tratamento médico, alguns cuidados simples são essenciais para evitar as agudizações e controlar a doença:
- Evitar banhos quentes e demorados
- Usar roupas de algodão, evitando tecidos sintéticos ou lã
- Manter as unhas curtas, para evitar lesões de coçadura
- Lavar roupas com sabão neutro e enxaguar bem
- Evitar contato com alérgenos conhecidos, como poeira, ácaros, pólen e outros que desencadeiem a piora das lesões
- Controlar o estresse – Atividades físicas ao ar livre e atividades artísticas são extremamente recomendáveis
Dermatite atópica em diferentes fases da vida
1. Lactentes (0 a 2 anos)
Lesões costumam afetar o rosto, sobretudo as bochechas e a região em torno da boca, que pode ser agravada por alimentos ácidos e pelo uso da chupeta.
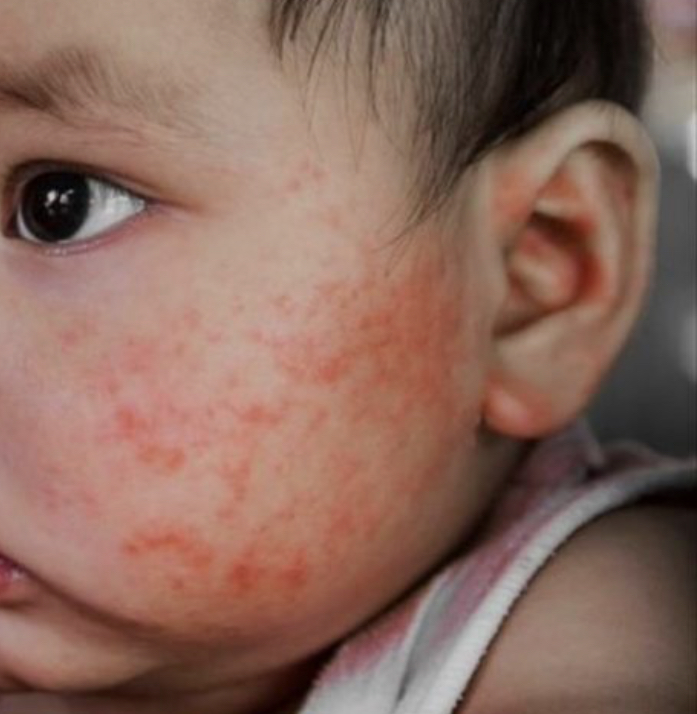
A região das fraldas é muito acometida. A dermatite amoniacal (pelo contato da pele com urina e fezes nessa região) é muito mais comum na criança atópica.
A coceira pode ser intensa, interferindo no sono. A criança fica muito irritada e dorme mal.
A alergia á picada de insetos pode surgir no final dessa fase, piorando o prurido e se complicando com a infecção das picadas.
2. Crianças (2 a 12 anos)
As lesões tendem a migrar para as dobras, como pescoço, pregas dos braços (antecubitais) e das pernas(fossa poplítea) e já são espessadas (liquenificação) pela coceira crônica.
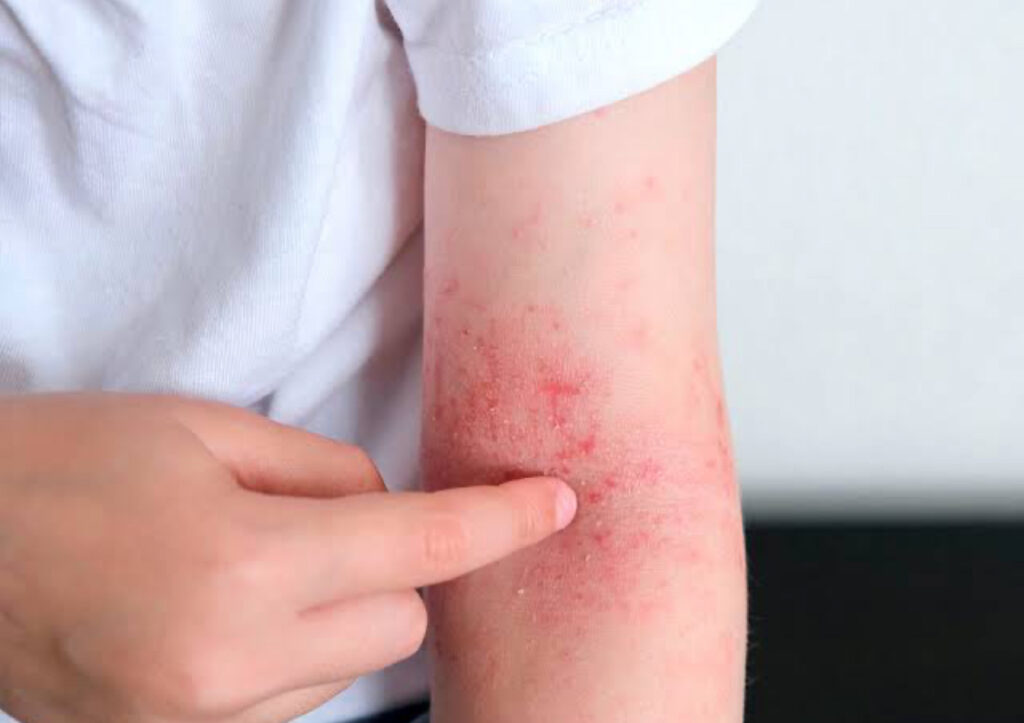
Pode surgir também dermatite das mãos e dos pés, que deve ser diferenciada da psoríase.
A alergia à picada de insetos é frequente nessa fase
A criança com dermatite atópica apresenta mais episódios de infecção de pele, pela barreira cutânea prejudicada e pela baixa imunidade celular. As infecções mais comuns são:
- virais – molusco contagioso e verrugas virais
- bacterianas – impetigo, foliculite, furúnculos, abscessos e panariço. O germes mais frequentes são Streptococcus sp. e Staphilococcus aureus.
- Fúngicas – candidíase (oral, intertrigo nos pés e na virilha) e dermatofitoses – Tínea corporis, tínea capitis, tínea pedis, intertrigo virilha e outros.
3. Adolescentes e adultos
A dermatite atópica melhora com a idade. Existe uma melhora da barreira cutânea e o indivíduo vai ficando mais tolerante aos alergenos que convive.
A presença de asma brônquica associada, a mudança para locais mais frios e o stress emocional podem desencadear novas crises.
Em alguns casos, se inicia na fase adulta ou até no idoso.
Os locais mais acometidos são:
-mãos e pés (deve ser diferenciado da psoríase e outras doenças),
-face – em torno da boca e dos olhos (pálpebras)
-dobras dos braços e das pernas – forma flexural com liquenificação (espessamento da pele)
– dermatite dos mamilos – bastante frequente
– líquen simples crônico – forma localizada – placa liquenificada e pruriginosa – ocorre geralmente no tornozelo, nuca, região dorsal ou genitália. O prurido aumenta em momentos de estresse emocional

Impacto psicológico e social
A dermatite atópica pode afetar profundamente a qualidade de vida, provocando:
- Baixa autoestima – pelas lesões em todo o corpo
- Distúrbios do sono – pelo prurido intenso
- Dificuldades escolares ou profissionais – pela agitação causada pelo prurido crônico
- Estigmatização social
- Ansiedade e depressão
O suporte psicológico e o acompanhamento multidisciplinar, incluindo dermatologistas, psicólogos e pediatras (no caso de crianças), são fundamentais.
Prognóstico
A dermatite atópica tende a melhorar com o tempo, especialmente em crianças. Cerca de 60% dos pacientes apresentam melhora significativa até a adolescência.
No entanto, uma parcela permanece com sintomas na vida adulta ou desenvolve outras doenças atópicas.
Com o tratamento adequado e cuidados no estilo de vida, é possível manter a doença sob controle e reduzir significativamente as crises.
Os casos graves e resistente tem uma melhora da qualidade de vida com o uso de imunossupressores, e imunobiológicos
Leia também:
draanapia.com.br/dermatologista
Leia mais: Dermatite Atópica. Saiba Tudo: Causas, Sintomas e Tratamentosdraanapia.com.br/inverno-como-cuidar-da-pele
https://www.mayoclinic.org/diseases-conditions/atopic-dermatitis-eczema/symptoms-causes/syc-20353273