A psoríase é uma doença inflamatória crônica, causada por alterações imunológicas, e afeta principalmente a pele e as articulações.
Se caracteriza por períodos de piora e recidivas, com lesões cutâneas típicas, recobertas por escamas brancas prateadas. ode As unhas e o couro cabeludo são tambem acometidos.
A qualidade de vida dos pacientes é bastante impactada pelo aspecto das lesões, causando constrangimento e isolamento.
Estima-se que entre 1% e 3% da população mundial sofra dessa condição, tornando-a um problema de saúde pública relevante.
Qual o Médico que trata Psoríase?
O tratamento das lesões de pele, unhas e cabelos da Psoríase são tratados pelo Dermatologista.
Quando a doença é principalmente nas articulações (juntas), o reumatologista assumirá um papel relevante também.
Quem é a Dra. Ana Pia?
- A Dra Ana Pia é médica, dermatologista com mais de 30 anos de experiência em Psoríase.
- Oferece atendimento completo integrando os problemas de pele na saúde geral
- Sua cosulta é bem completa, procurando ouvir e compreender todas as queixas
- Utiliza tratamentos individualizados e sempre adequados à gravidade da Psoríase e também às possibilidades de cada paciente
- Trabalha no consultório com casos de Psoríase ha 30 anos.
- Trabalha no ensino de Dermatologia na UFRJ, onde acompanha vários casos de Psoríase.

No seu currículo, a Dra Ana Pia tem:
- 30 anos de experiencia no consultório.
- 3 anos de residência em Dermatologia
- Mestrado em Dermatologia pela UFRJ.
- 30 anos de Dermatologista na Universidade Federal do Rio de Janeiro, trabalhando com ensino no internato com a formação de novos médicos e residentes.
- Foi Médica Dermatologista do Serviço Médico da VARIG por 10 anos.
- Sócia efetiva da Sociedade Brasileira de Dermatologia
E o que dizem os pacientes?
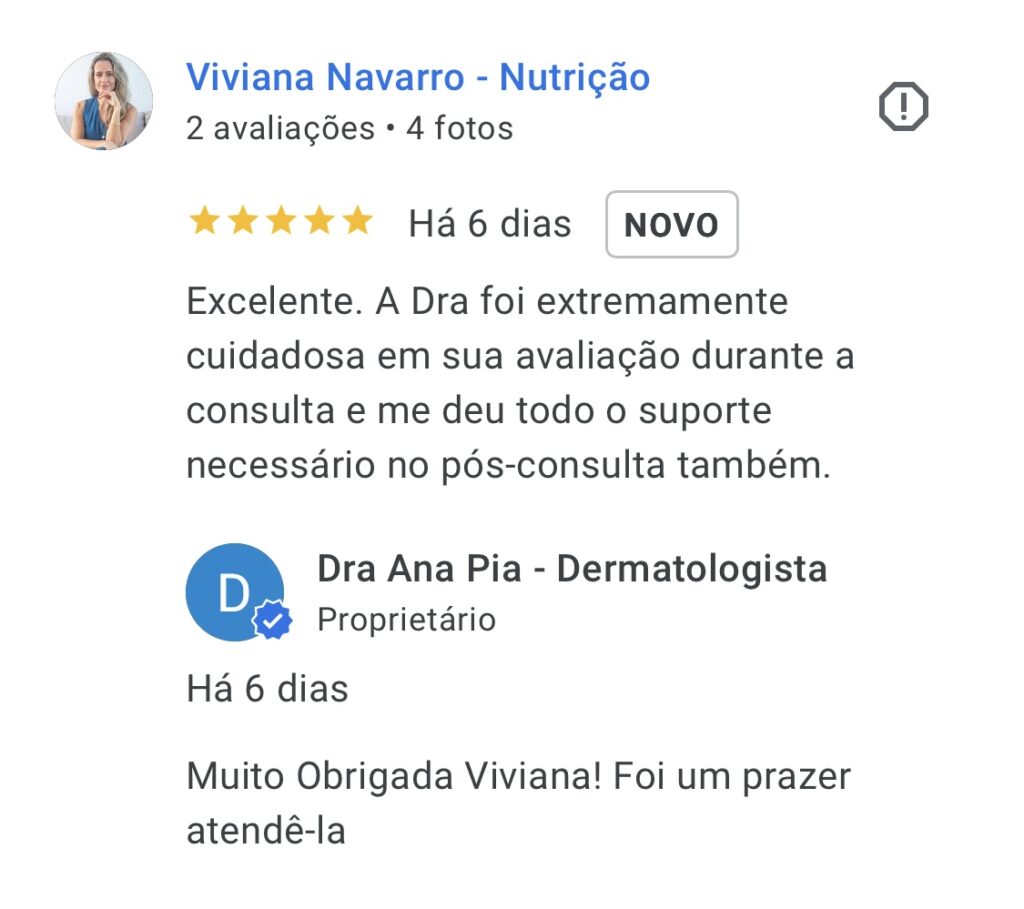
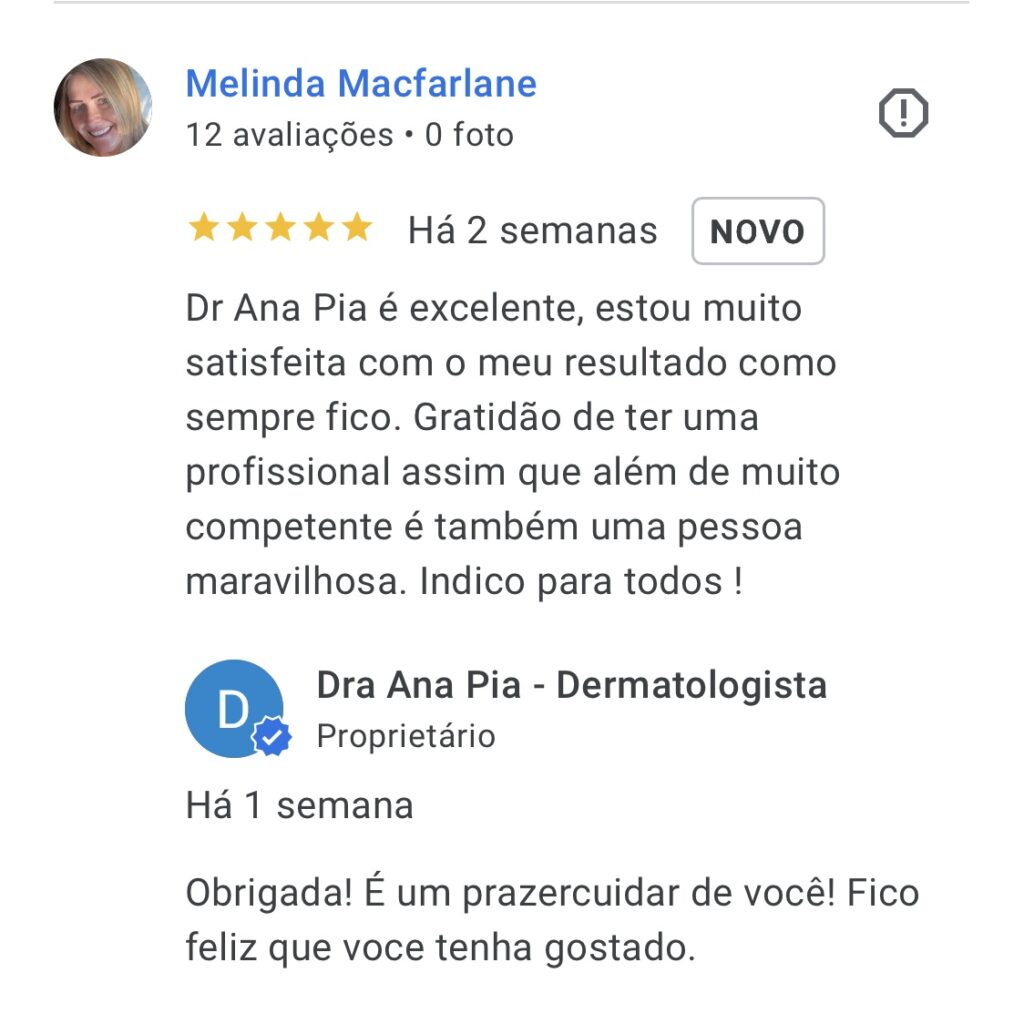
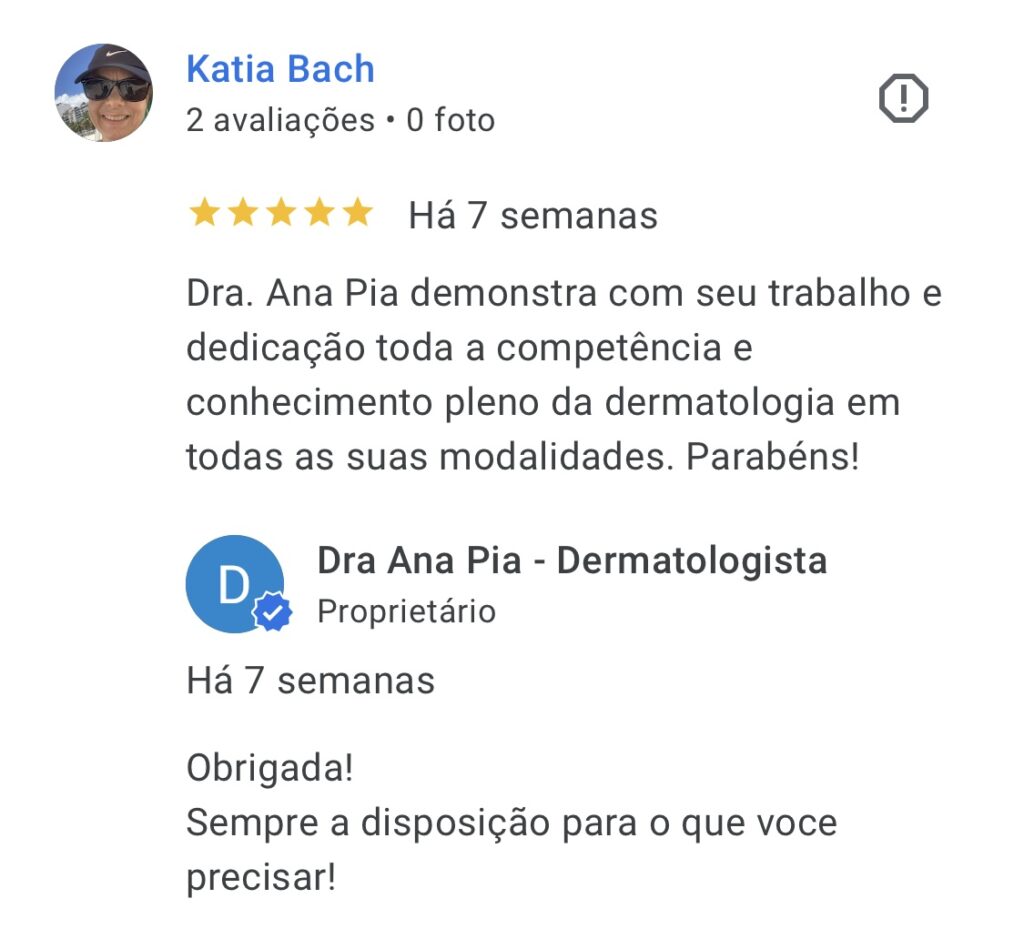
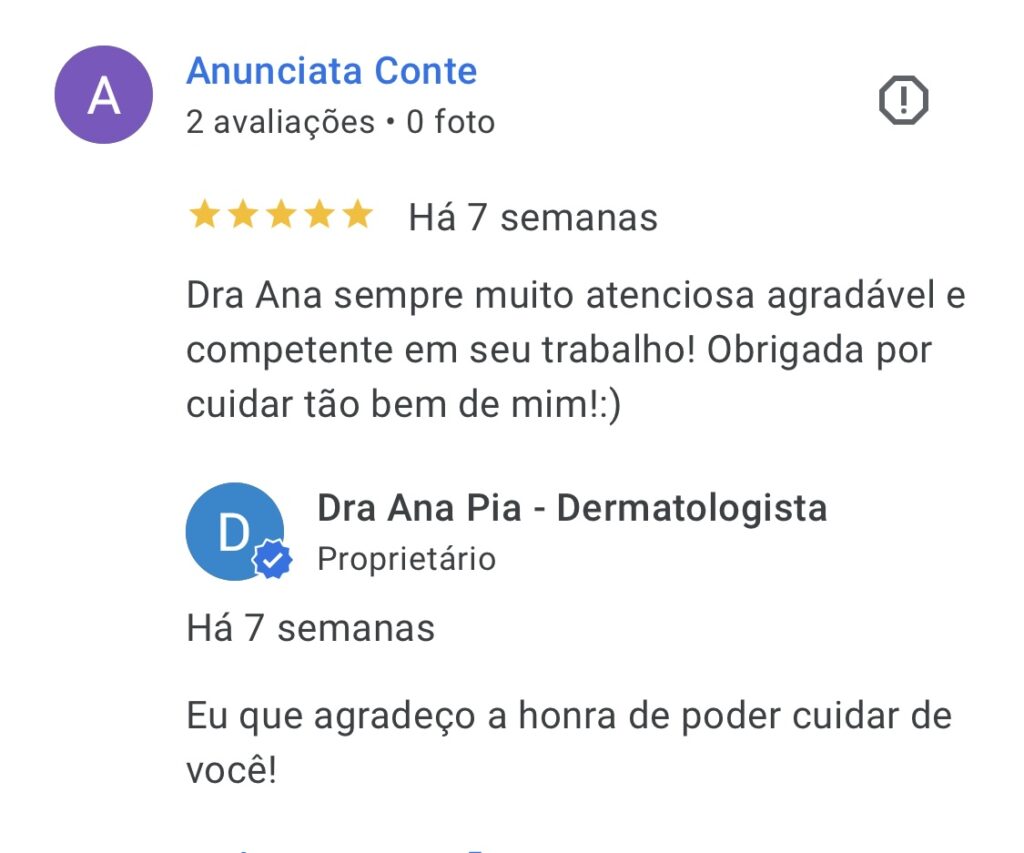
Características Gerais da Psoríase:
A psoríase é uma dermatose inflamatória crônica, não contagiosa, que cursa com períodos de melhora e piora
O surgimento das lesões está relacionado a uma desregulação do sistema imune, que promove a ativação exagerada dos linfócitos T, levando a uma reação inflamatória na derme , e como resposta, um aumento da proliferação das células da epiderme (queratinócitos).
Esse processo gera as clássicas placas avermelhadas com escamas laminares e brancas observadas clinicamente.
A psoríase pode se apresentar de formas distintas, variando desde manifestações leves, localizadas e assintomáticas até quadros graves, com comprometimento extenso da pele e presença de artrite psoriásica.
Fatores Associados à Psoríase:
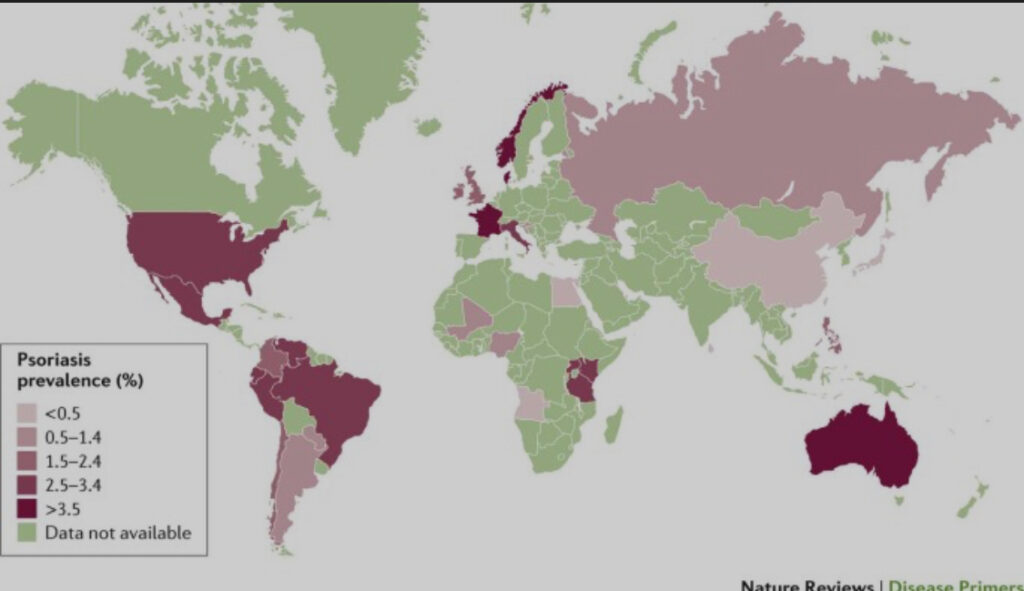
A prevalência da psoríase varia conforme fatores geográficos, étnicos e ambientais:
- 1% a 3% da população mundial tem Psoríase
- Na Europa e América do Norte, chega a até 4% da população.
- Em países tropicais, tende a ser menos prevalente, embora haja aumento de diagnósticos nos últimos anos.
A doença pode surgir em qualquer idade, mas possui dois picos de incidência:
- Entre 15 e 35 anos (psoríase tipo I, geralmente associada a fatores genéticos).
- Após os 50 anos (psoríase tipo II, menos relacionada a hereditariedade).
Homens e mulheres são igualmente afetados.
A fisiopatologia da psoríase envolve uma complexa interação entre fatores genéticos, imunológicos e ambientais.
Fatores genéticos
- A presença de histórico familiar aumenta em até 30% o risco.
- Genes relacionados ao complexo principal de histocompatibilidade (HLA-Cw6, por exemplo) estão implicados.
Fatores ambientais e desencadeantes
- Estresse emocional.
- Infecções (estreptocócicas na psoríase guttata).
- Uso de medicamentos (lítio, betabloqueadores, antimaláricos, corticoides sistêmicos).
- Consumo de álcool e tabagismo.
- Obesidade e síndrome metabólica.
- Trauma cutâneo (fenômeno de Koebner: repetição de lesões em áreas de cicatrizes e traumas na pele).
Apresentações clínicas de Psoríase
A psoríase apresenta múltiplas variantes clínicas, com características próprias:
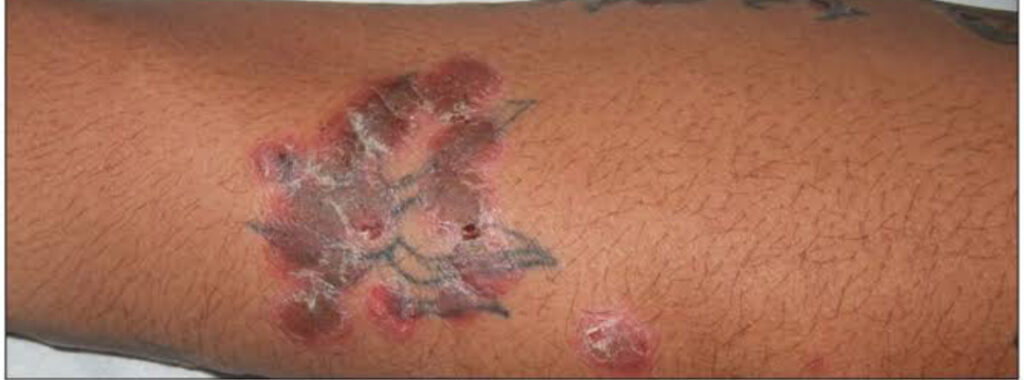
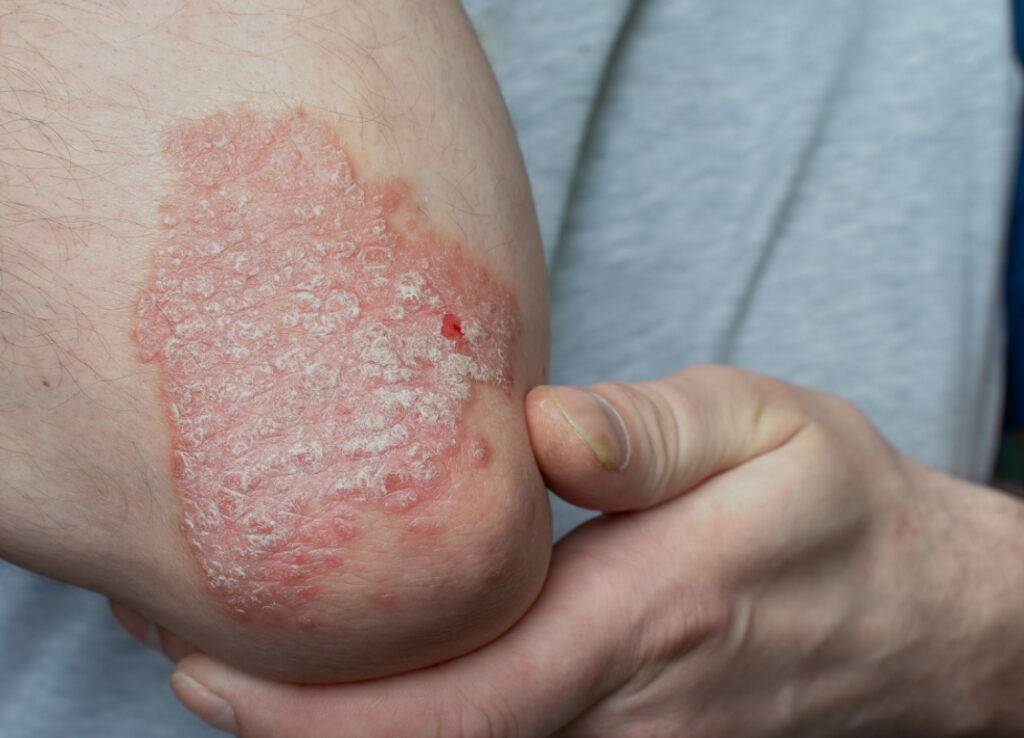
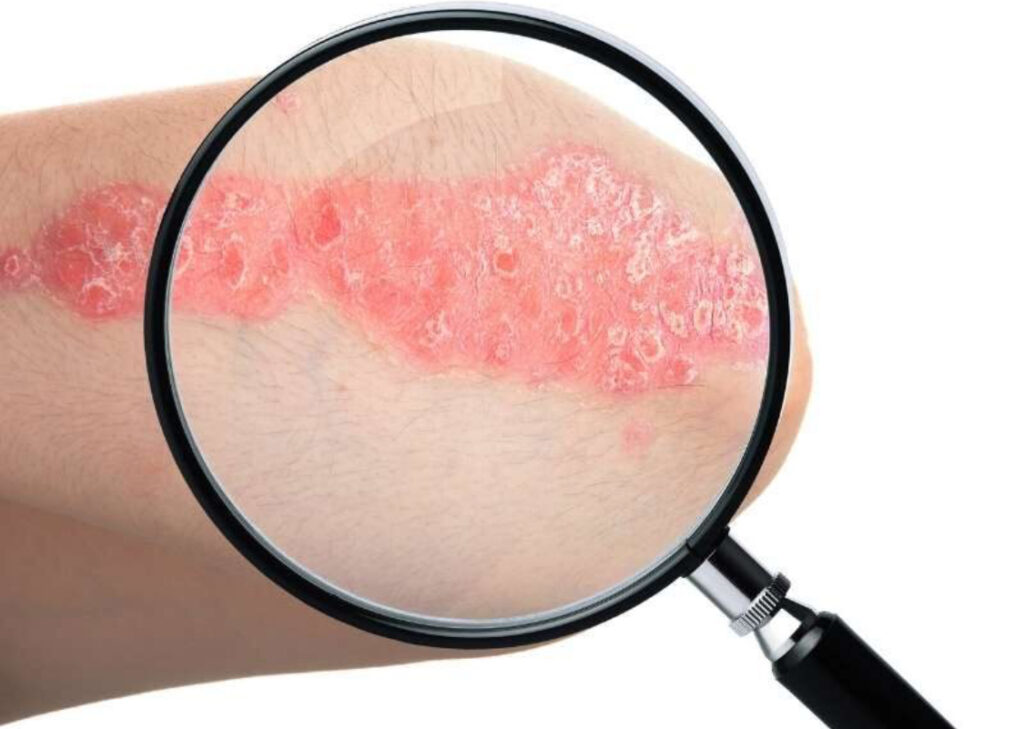
4.1. Psoríase em placas (psoríase vulgar)
- Forma mais comum (80–90% dos casos).
- Lesões em placas, avermelhadas, com limites precisos, recobertas por escamas brancas (prateadas).
- Localização das lesões bem características: couro cabeludo, cotovelos, joelhos e região lombar.
- As placas podem ser grandes, ocupando regiões inteiras como flancos e dorso ou serem pequenas e arredondadas ( até 10/15 cm)
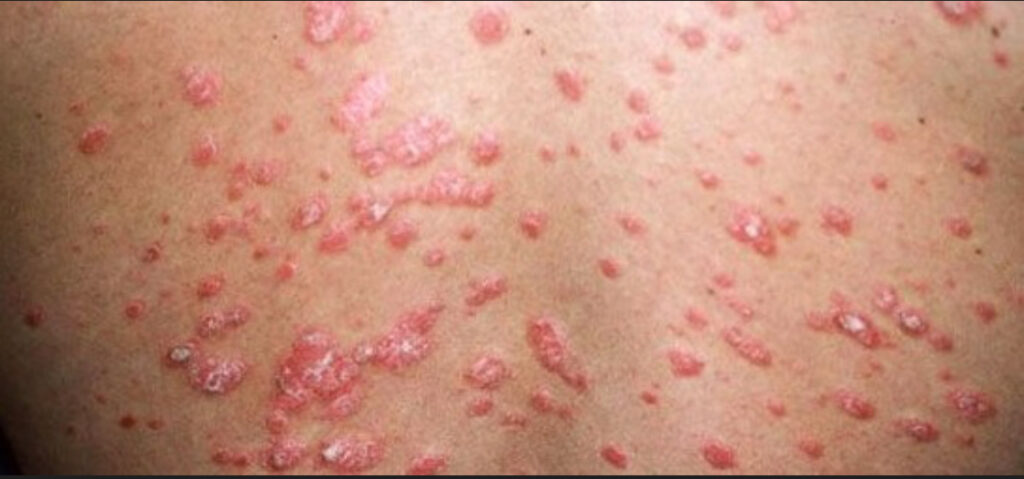
Psoríase guttata
- Essa forma pode estar associada a infecções de garganta ou pele por um germe chamado estreptococo .
- Surgem pequenas lesões em forma de gota, distribuídas pelo tronco e membros.
- Mais frequente em crianças e adolescentes, mas pode ocorrer m adultos também.
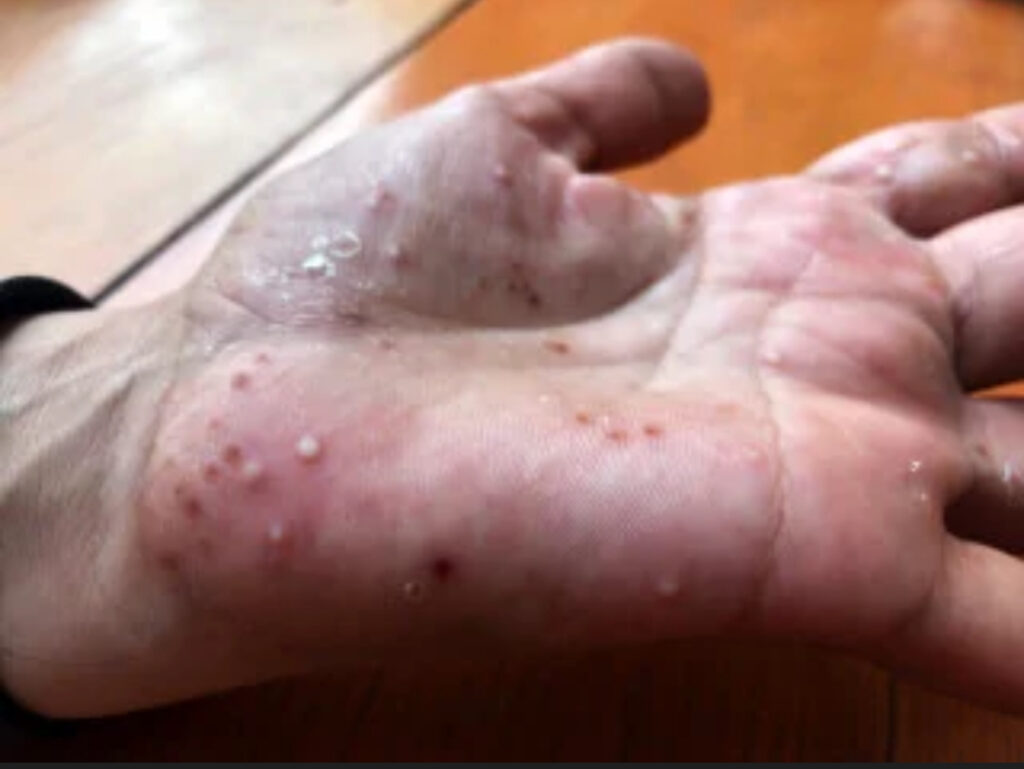
Psoríase pustulosa
- Lesões vermelhas com a presença de pequenas bolhas de pus.
- Pode ser localizada (palmo-plantar) ou generalizada (surge em todo o corpo) .
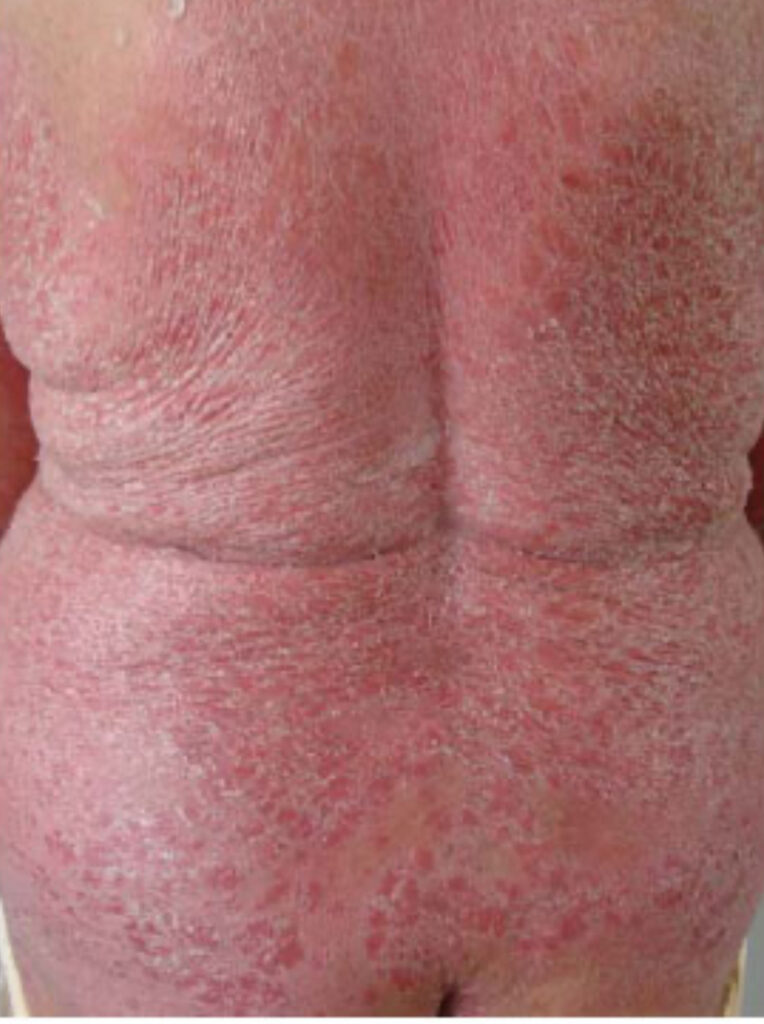
Psoríase eritrodérmica
- Compromete áreas extensas.
- Pele difusamente vermelha e descamativa.
- Decorre, muitas vezes, do uso indiscriminado de corticoides sistêmicos e tópicos de alta potência, pelo rebote das lesões, que é sempre mais grave.
- É uma forma mais grave, e tem os riscos de uma queimadura generalizada como alterações da temperatura e aumento de perda de água e eletrolitos pela pele podendo levar à hipotermia, infecções e desidratação e até choque.
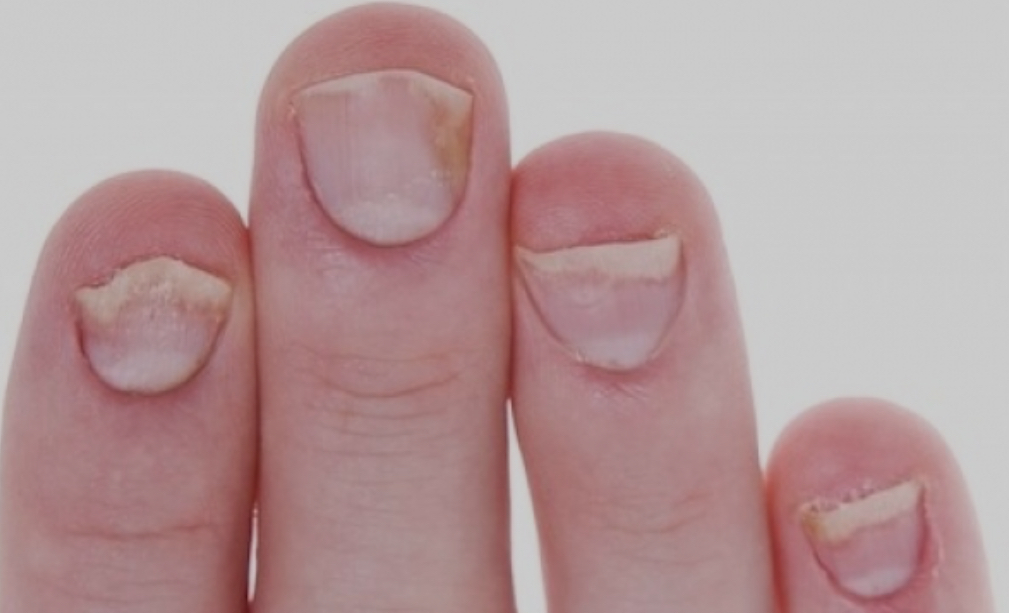
Psoríase ungueal
- A alteração mais frequente é o espessamento da unha com manchas castanho amareladas (manchas de óleo)
- Alterações nas unhas, como pequenos furinhos (“pitting”- aspecto de dedal), descolamento ungueal (onicólise), espessamento subungueal.
- Pode causar dor e dificuldade funcional.
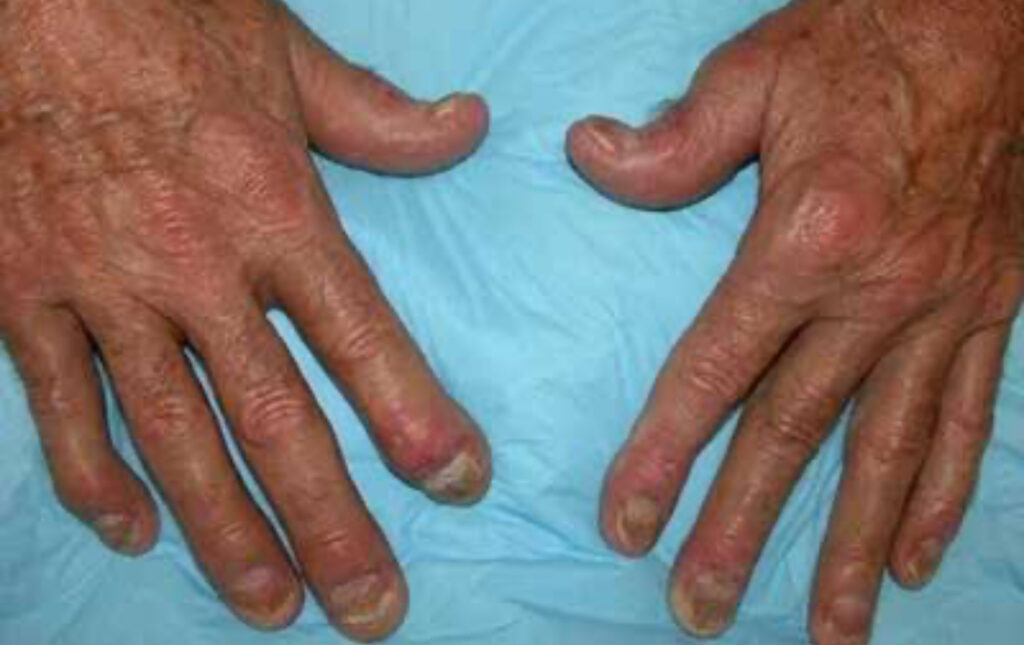
Artrite psoriásica
- Ocorre em até 30% dos pacientes.
- Inflamação articular que pode levar a deformidades permanentes.
- Semelhante à artrite reumatoide, mas soronegativa para fator reumatoide.
Diagnóstico
O diagnóstico da psoríase é essencialmente clínico, baseado no aspecto e na distribuição das lesões.
- Histopatologia: útil em casos duvidosos; mostra hiperproliferação epidérmica, alongamento das papilas dérmicas e infiltrado inflamatório. A histopatologia é muito semelhante a uma dermatite crônica, que ocorre na dermatite atópica e em outras doenças. A correlação clínico-patológica é o que fecha o diagnóstico.
Por isso, a avaliação clínica feita por um bom dermatologista é fundamental. - Exames complementares: Não existe exame laboratorial específico para psoríase, mas a investigação pode incluir marcadores inflamatórios, para descartar outras doenças, como a artrite reumatoide e o lupus, no caso de doença articular sem lesões de pele. A avaliação laboratorial também serve para diagnóstico da síndrome metabólica, muitas vezes associada.
Impacto psicossocial
A psoríase vai muito além de uma doença cutânea. Seu impacto na vida do paciente é profundo:
- Estigma social: muitos acreditam, erroneamente, que seja contagiosa.
- Impacto na autoestima e imagem corporal.
- Depressão e ansiedade: A ansiedade é um fator muito associado à psoríase. E também é fator gerador de novas lesões de pele
- Qualidade de vida: comparável a doenças crônicas graves e desfigurantes, como diabetes, insuficiência cardíaca e vitiligo.
- Limitações profissionais: em profissões que exigem contato físico, exposição da pele ou trabalho manual (quando há comprometimento ungueal e também na artrite psoriásica).
Comorbidades associadas
A psoríase é considerada uma doença sistêmica, frequentemente associada a condições metabólicas e cardiovasculares:
- Obesidade.
- Síndrome metabólica.
- Diabetes tipo 2.
- Hipertensão arterial.
- Alterações de colesterol e triglicerídeos.
- Doença cardiovascular aterosclerótica – angina e infarto agudo do miocárdio.
- Doença inflamatória intestinal – colite ulcerativa e doença de Crohn.
Essas associações reforçam a necessidade de uma abordagem com vários especialistas como dermatologista, reumatologista, cardiologista, gastroenterologista e outros.
Tratamento
O tratamento da psoríase deve ser individualizado, levando em conta: extensão da doença, tipo clínico, presença de artrite psoriásica, impacto na qualidade de vida e comorbidades.
A doença pode ser controlada com tratamentos combinados e suporte psicossocial. Muitos pacientes ficam em remissão por muitos anos e podem ter vida totalmente normal.
Tratamentos para uso direto nas lesões de pele
Indicado para casos leves a moderados.
- Imunossupressores de uso local: Tacrolimus e Pimecrolimus. Inibem a inflamação e melhoram as lesões.
- Coaltar, ditranol e ácido salicílico: Muito eficazes nas placas. São redutores da multiplicação exagerada das células da pele e fazem uma esfoliação leve diminuindo a espessura das lesões.
- Análogos da vitamina D (calcipotriol, calcitriol): modulam proliferação de queratinócitos.
- Emolientes: reduzem descamação e prurido.
- O uso de corticosteroides deve ser evitado. Os corticoides fazem um efeito inicial, mas causam recidivas mais graves das lesões após a interrupção do tratamento.

Fototerapia
- UVB de banda estreita: eficaz e relativamente seguro.
- PUVA (psoraleno + UVA): usado em casos mais graves, mas associado a maior risco de efeitos colaterais (fotoenvelhecimento, câncer de pele).
Tratamentos por via oral convencionais
Indicados em casos de moderados a graves, refratários ao tratamento tópico. E para aquele paciente que tem lesões muito espalhadas em todo o corpo. Precisam de acompanhamento pelo dermatologista bem próximo e exames de sangue frequentes.
- Metotrexato: imunossupressor, eficaz em lesões cutâneas e artrite.
- Ciclosporina: imunossupressor potente, mas com toxicidade renal.
- Acitretina: retinoide oral, útil, especialmente, na psoríase pustulosa.
- Contraindicado ou uso de Corticosteróides! Levam ao rebote e podem ser responsáveis pelo agravamento das lesões.
Terapias biológicas
Revolucionaram o tratamento da psoríase moderada a grave. Tem um custo bem elevado, e são guardados para os casos que não respondem à terapia convencional. Necessitam de acompanhamento próximo e exames complementares frequentes
- Anti-TNF (infliximabe, etanercepte, adalimumabe).
- Anti-IL-12/23 (ustekinumabe).
- Anti-IL-17 (secucinumabe, ixekizumabe).
- Anti-IL-23 (guselkumabe, risanquizumabe, tildrakizumabe).
Perspectivas futuras
As pesquisas em psoríase estão avançando rapidamente. Algumas tendências incluem:
- Novas terapias-alvo: moléculas orais como inibidores de JAK e TYK2.
- Medicina personalizada: identificação de biomarcadores para predizer resposta terapêutica.
- Integração multidisciplinar: tratamento conjunto com reumatologistas, cardiologistas e psicólogos.
- Foco em prevenção: maior atenção aos fatores desencadeantes e modificação de estilo de vida.
Terapias Adjuvantes
A psoríase é muito mais do que uma condição dermatológica. Trata-se de uma doença inflamatória crônica e sistêmica, com grande impacto na saúde física e mental dos pacientes.
O manejo adequado exige não apenas tratamento das lesões cutâneas, mas também atenção às comorbidades e suporte psicossocial.
Os ansiolíticos e a psicoterapia podem ter um efeito importante no controle da ansiedade
As atividades que melhoram a consciência corporal e superação física têm um efeito excelente no controle da doença e diminuem o surgimento de novas lesões. Exemplos: Ioga, Mindfulness, Prática de esportes como natação, corrida, tênis e futebol.
A fisioterapia e a prática de exercícios também ajudam a manter a mobilidade articular.
O desafio continua sendo tornar essas terapias mais acessíveis e garantir acompanhamento integral e humanizado.
A compreensão crescente sobre a interação entre fatores genéticos, imunológicos e ambientais tem aberto caminhos para novas estratégias terapêuticas. Assim, a expectativa é que o futuro traga não apenas maior eficácia, mas também mais segurança e personalização no tratamento da psoríase.